
ผ่าตัดเส้นฟอกไต
ผู้ป่วยไตวายเรื้อรัง เมื่อก้าวเข้าสู่ระยะที่ไตไม่สามารถทำหน้าที่ขับน้ำและของเสียออกจากร่างกายได้ แพทย์จำเป็นต้องพิจารณาให้ผู้ป่วยรักษาด้วยการฟอกไต หรือที่มักเรียกกันว่าล้างไต ผู้ป่วยสามารถฟอกไตผ่านเครื่องไตเทียม หรือล้างไตผ่านทางช่องท้อง ตามความเหมาะสมและความสะดวกขงผู้ป่วยแต่ละราย ซึ่งผู้ป่วยจะต้องได้รับการฟอกไตตลอดชีวิตหรือจนกว่าจะมีการปลูกถ่ายไต การผ่าตัดเส้นฟอกไต (Vascular Access) ช่วยลดความเสี่ยงต่อการติดเชื้อและเพิ่มประสิทธิภาพการรักษาที่ดีในระยะยาว
การฟอกไตทางหลอดเลือด (Hemodialysis) เป็นการฟอกเลือดด้วยเครื่องไตเทียมเพื่อกำจัดของเสียและปรับสมดุลเลือดให้กับผู้ป่วยไตวาย โดยผู้ป่วยจะได้รับการใส่สายฟอกเลือดชั่วคราวด้วยเข็มฟอกเลือดขนาดโตที่เจาะเข้าหลอดเลือดดำ เพื่อให้หลอดเลือดดำมีขนาดโตและเลือดไหลเวียนได้มากขึ้น ซึ่งผู้ป่วยไตวายที่บำบัดด้วยการฟอกเลือดล้างไตจะต้องล้างวันละ 4 – 5 ชั่วโมง สัปดาห์ละ 2 – 3 ครั้ง ตลอดชีวิตหรือจนกว่าจะได้รับการปลูกถ่ายไต จึงจำเป็นที่จะต้องทำเส้นฟอกไต
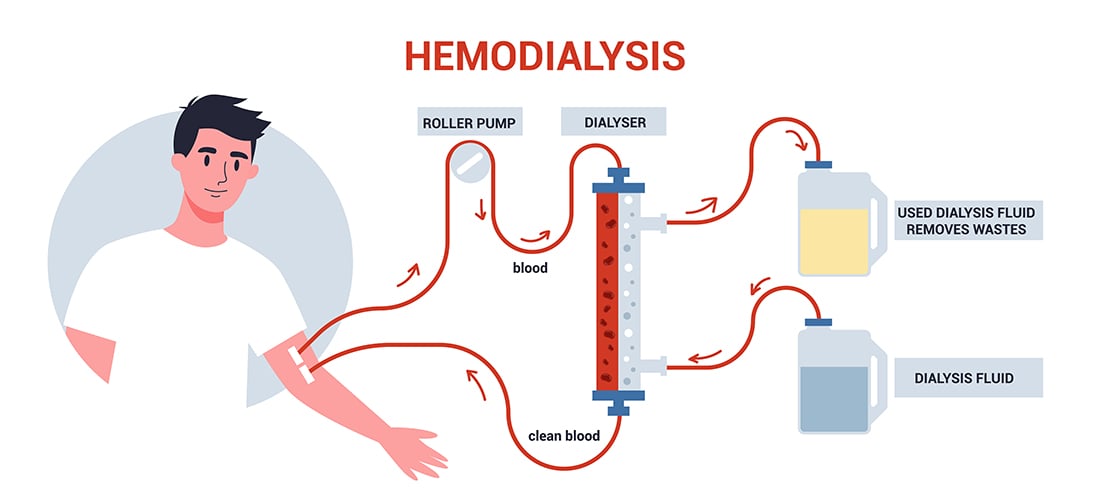
ที่มาของภาพ : เว็บไซต์โรงพยาบาลกรุงเทพ https://www.bangkokhospital.com/content/vascular-access-returned-quality-of-life
ประเภทของเส้นฟอกไต
- เส้นเลือดจริง (AVF: Arteriovenous Fistula) ใช้เส้นเลือดจริงของผู้ป่วย คือ เส้นเลือดดำเชื่อมต่อกับเส้นเลือดแดงของผู้ป่วย ต้องใช้เวลาหลังผ่าตัดประมาณ 4 – 6 สัปดาห์ โดยเส้นเลือดดำจะเกิดการเปลี่ยนแปลงของผนังเส้นเลือดจึงสามารถใช้ฟอกไตได้ ข้อดีของการใช้เส้นเลือดจริง คือ ใช้ได้นานประมาณ 4 – 5ปี ภาวะแทรกซ้อนต่ำ อัตราการติดเชื้อต่ำ การตีบตันของเส้นเลือดต่ำ โดยปัจจัยที่มีผลต่อประสิทธิภาพของการทำเส้นฟอกไต คือ คุณภาพของเส้นเลือด การออกกำลังข้อมือ ความเข้มข้นของเลือด และการตีบตันของหลอดเลือด เป็นต้น
 ที่มาของภาพ : เว็บไซต์โรงพยาบาลกรุงเทพ https://www.bangkokhospital.com/content/vascular-access-returned-quality-of-life
ที่มาของภาพ : เว็บไซต์โรงพยาบาลกรุงเทพ https://www.bangkokhospital.com/content/vascular-access-returned-quality-of-life - เส้นเลือดเทียม (AVG: Arteriovenous Graft) ใช้ในกรณีที่เส้นเลือดจริงของผู้ป่วยมีขนาดเล็กหรือไม่มีเส้นเลือดดำที่เหมาะสมในการทำเส้นฟอกไต โดยขนาดเส้นเลือดดำที่เหมาะสมควรมีเส้นผ่าศูนย์กลาง 2 – 2.5 มิลลิเมตร แพทย์จะใช้เส้นเลือดเทียมหรือท่อเชื่อมต่อเส้นเลือดแดง ซึ่งสามารถใช้ฟอกไตได้หลังผ่าตัดตั้งแต่ 1 วัน – 3 สัปดาห์ขึ้นอยู่กับชนิดของเส้นเลือดเทียม แต่ข้อจำกัดของเส้นเลือดเทียม คือ อายุการใช้งานสั้น ภาวะแทรกซ้อนสูง ราคาจะสูงกว่าเส้นเลือดจริง
เมื่อไรควรทำเส้นฟอกไต
- เมื่อเข้าสู่ระยะที่ 5 ของโรคไต คือค่า GFR น้อยกว่า 15 mL./min/1.73 m2
- ต้องฟอกไตภายใน 6 เดือนถึง 1 ปี
- อาจต้องฟอกไตฉุกเฉินเมื่อมีอาการปัสสาวะออกน้อย, ซึมลง, อ่อนเพลีย, ภาวะเลือดเป็นกรด และเกลือแร่ในกระแสเลือดผิดปกติ, บวมทั้งตัว
หากไม่ได้ทำเส้นฟอกไตไว้ล่วงหน้าอาจจำเป็นต้องใส่สายฟอกไตบริเวณลำคอเพื่อฟอกไตไปก่อนจนกว่าเส้นฟอกไตจะใช้ได้ ซึ่งใช้เวลาโดยประมาณ 6 สัปดาห์ (กรณีใช้เส้นเลือดจริง AVF)
ข้อดีในการทำเส้นฟอกไต
- ไม่ต้องใช้สายฟอกไตชั่วคราว ซึ่งเสี่ยงต่อการติดเชื้อและเส้นเลือดดำที่คอและช่องอกตีบตัน
- สามารถทำกิจวัตรประจำวันได้ตามปกติ เช่น อาบน้ำ ว่ายน้ำ ฯลฯ
- ไม่ต้องใส่สายฟอกไตที่คอแบบฉุกเฉิน
อย่างไรก็ตามความสำเร็จของการผ่าตัดเส้นฟอกไตยังมีปัจจัยต่าง ๆ ที่เกี่ยวข้อง ได้แก่ คุณภาพของหลอดเลือดแดงและหลอดเลือดดำ ความเข้มข้นของเลือด การอุดตันของเส้นเลือด ตลอดจนการออกกำลังของมือ ดังนั้นควรเลือกผ่าตัดรักษากับแพทย์เฉพาะทางที่มีความชำนาญในโรงพยาบาลที่ได้มาตรฐานเพื่อผลการรักษาที่ดีที่สุด
ที่มาของข้อมูล : เว็บไซต์โรงพยาบาลกรุงเทพ https://bangkokhospital.com/content/vascular-access-returned-quality-of-life
สอบถามเพิ่มเติมได้ที่ศูนย์ศัลยกรรมเฉพาะทางด้านหลอดเลือด โรงพยาบาลกรุงเทพจันทบุรี โทร 039-319860
-(27-09-2024)-(16-01-11).jpg)
-(23-11-2022)-(09-46-20).png)
-(23-11-2022)-(10-28-08).png)
-(02-12-2024)-(15-37-44).jpg)
-(23-11-2022)-(09-36-28).png)
-(02-09-2025)-(16-57-12).jpg)
